人工授精とは
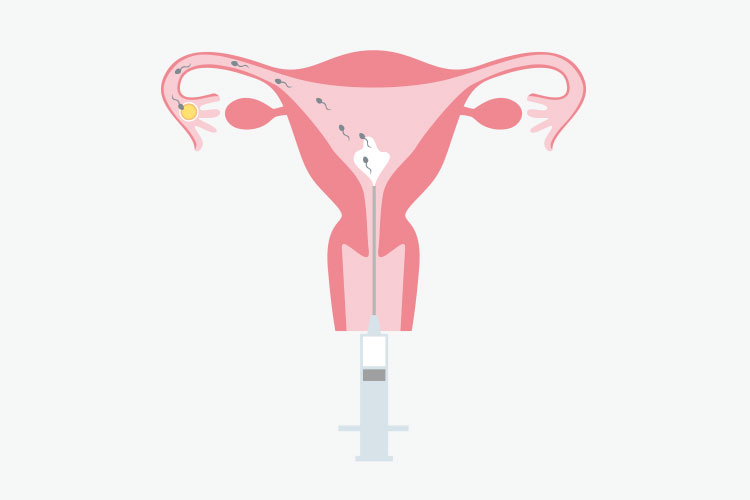
排卵時期に合わせて子宮の入口からカテーテルを挿入し、子宮内腔へ処理された精液を直接注入する方法です。性交や射精障害、あるいは頚管粘液などに問題があるといったケースでより効果が期待できます。タイミング療法と異なる点は以下の通りです。
- ①精子が卵子に出会うまでに泳ぐ距離を短くできます。
- ②採取された精液を調整し、動きの良い精子を濃縮して子宮内に届けられます。
人工的に精液の調整を行うため「人工」と名前がついていますが、生殖補助医療のように採卵や移植といった処置は必要なく、女性の身体への負担は少ない不妊治療です。
人工授精の適応
人工授精の適応については以下の要件があります。また人工授精を実施する際はパートナーの承諾が必要です。
- ①複数回のタイミング療法不成功例
- ②軽度の乏精子症
- ③性交障害・ED・性感染症・仕事の都合などで性交渉がとれない場合
上記が主な適応となります。患者様のご希望に合わせて治療方法をご提案いたします。
妊娠率
人工授精1回あたりの妊娠率は、約10%とされています。最初の3~4周期までは累積妊娠率が徐々に上がり、累積妊娠率は5~6回で横ばいになると報告されています。
回数とステップアップについて
4~6回、人工授精をしても妊娠にいたらなかった場合は、体外受精や顕微授精を含めた治療方針の見直しを検討しましょう。必ずしも6回トライする必要があるわけではなく、また必ず6回でステップアップしなければいけないわけでもありません。ご夫婦の家族計画などに合わせて治療計画を相談していきます。
費用について
- 1周期あたりにかかる費用
- 約15,000円
タイミング療法と同様の通院時にかかる費用に人工授精代が追加されます。
スケジュール
タイミングと同様の通院回数に人工授精をする日が追加されます。
- 1周期あたりにかかる通院回数
- 3~5回(人工授精実施日にご来院いただくためタイミング療法より1回多くなります)
- 1回あたりの診察所要時間
- 15~60分(院内の状況によって多少前後する場合がございます)
人工授精の精子処理
密度勾配遠心法にて精子を濃縮します。また、精子頭部の密度の違いから成熟した精子と未成熟の精子を分けます。
人工授精の方法
処置前の注意点
処置による感染を防ぐため、感染症の検査(B型肝炎、 C型肝炎、 HIV、 梅毒、およびクラミジア)を患者様ご本人およびパートナーの方にお受けいただくことを推奨しています。
人工授精当日の流れ
- ご主人に受診していただき採精室で採精していただくか、自宅で採精した精液をお持ちいただきます。(凍結精子を使用する場合ことも可能ですが、妊娠率は3~4%に低下しますのでお勧めはしておりません。)
- 精液の濃縮を行います。(所要時間:約60~90分)この間は、院内でお待ちいただいても、院外でお待ちいただいても構いません。院外でお待ちいただく場合はスタッフへお声掛けください。
- 内診室で、卵胞の状態や子宮の傾きを超音波で確認します。
- 腟内に腟鏡(クスコ)を挿入します。
- 腟内を洗浄します。
- 子宮内に細いカテーテルを挿入し精液を注入します。(細いカテーテルを使用するため疼痛を伴うことはまれです。)カテーテルが入りにくい場合は鉗子を使用することがあります。
処置後の注意点
処置後は特別に安静にしていただく必要はなく、運動や性交渉にも制限はありません。
処置後に腟内から液体が漏れ出てくることがありますが、おおよそが洗浄液の為ご心配はせずにお過ごし下さい。
副作用・リスクについて
カテーテルの挿入や鉗子の刺激により、出血を認めることがあります。
人工授精の前に十分な洗浄を行いますが、カテーテルの挿入や精液の注入によって子宮内感染や腹膜炎を起こすことがあります。感染を起こした場合は抗菌薬の投与などを行います。




